陈洁医生的科普号
- 精选 陈洁教授门诊就诊指南(2021最新复旦肿瘤版)
一、出诊信息1、 陈洁教授门诊时间和地点:每周一上午:复旦大学附属肿瘤医院徐汇院区门诊大楼5楼505诊室(陈洁教授特需门诊)每周三上午:复旦大学附属肿瘤医院浦东院区门诊大楼3楼G2诊区12诊室(陈洁教
陈洁 主任医师 复旦大学附属肿瘤医院 神经内分泌肿瘤中心6.3万人已读 - 精选 中国抗癌协会首部神经内分泌肿瘤整合诊治指南全文及精讲视频发布
中国抗癌协会在理事长樊代明院士的领导下于2021年开始启动抗癌协会53个瘤种的整合诊治指南制定工作,作为十余年来国内关注度不断升高的神经内分泌肿瘤也受到了抗癌协会的关注与重视,因此在2021年末组织国
陈洁 主任医师 复旦大学附属肿瘤医院 神经内分泌肿瘤中心6011人已读 - 精选 新冠疫苗接种、新冠病毒感染与神经内分泌肿瘤治疗相关热点问题科普问答
随着近期新冠疫情的快速扩散,越来越多的患者及家属开始询问与新冠相关的各种问题,在此就询问频率最高的几个热点问题给大家进行统一回答:1. 神经内分泌肿瘤患者能够接种新冠疫苗吗?对于新冠疫苗种类是否
陈洁 主任医师 复旦大学附属肿瘤医院 神经内分泌肿瘤中心5469人已读 - 医学科普 皮肤也会长神经内分泌肿瘤吗?谈谈Merkel 细胞癌的诊治
Merkel细胞癌(MerkelCellCarcinoma,MCC)是起源于Merkel细胞的恶性肿瘤,是原发于皮肤的神经内分泌癌。MCC好发于白种人,危险因素包括高龄、紫外线暴露、男性、免疫力低
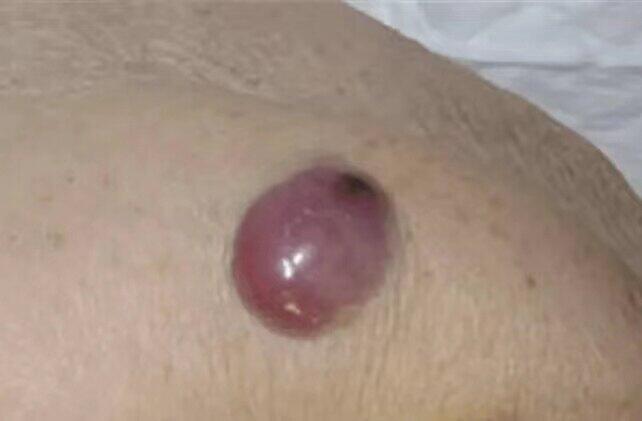 陈洁 主任医师 复旦大学附属肿瘤医院 神经内分泌肿瘤中心3267人已读
陈洁 主任医师 复旦大学附属肿瘤医院 神经内分泌肿瘤中心3267人已读 - 精选 支气管和肺神经内分泌肿瘤如何诊治?
支气管和肺是除了胃肠胰之外第二个容易发生神经内分泌肿瘤的部位,因此在临床上支气管肺神经内分泌肿瘤的患者也非常常见,在这里给大家简单介绍一下支气管肺神经内分泌肿瘤的诊治基本原则。支气管肺神经内分泌肿瘤常通过肿瘤相关的非特异性呼吸道症状如咳嗽而被发现或偶然体检发现,少部分患者由于出现肿瘤分泌激素引起的相关症状而被发现。功能性支气管肺神经内分泌肿瘤最常见的是类癌综合征,因为肿瘤分泌5-羟色胺等血管活性激素而导致皮肤潮红、腹泻等症状;还有少部分肿瘤分泌异位促肾上腺皮质激素(ACTH),导致皮质醇过度分泌,临床出现以高血压、高血糖和低血钾以及满月脸水牛背为典型表现的库欣综合征。支气管肺神经内分泌肿瘤在病理学分类命名上和胃肠胰神经内分泌肿瘤不同,它分为类癌、非典型类癌和大/小细胞神经内分泌癌三大类。类癌和非典型类癌是分化好,恶性程度相对没那么高的神经内分泌肿瘤,大致分别相当于胃肠胰的G1和G2/G3级神经内分泌肿瘤。大细胞和小细胞神经内分泌癌和胃肠胰神经内分泌癌类似,属于分化差恶性度极高的类型,其中小细胞肺癌是恶性程度最高的肺神经内分泌癌,容易在早期就产生血行或淋巴结转移。在影像诊断方面,胸腹盆的增强CT、68Ga-SSA-PET/CT以及18F-FDG-PET/CT有助于明确病灶并评估肿瘤负荷、肿瘤的恶性度以及生长抑素受体表达状况,而气管镜、胸腔镜和支气管超声内镜能进行病灶活检明确病理学诊断。此外,临床上有5%左右的支气管肺类癌是遗传相关的,属于MEN-1(多发性内分泌腺瘤病1型)的一部分,因此临床如果怀疑是MEN-1相关支气管肺类癌,需要进行MEN-1基因的胚系突变检测。在治疗方面,对于局部可切除的支气管肺神经内分泌肿瘤根治性手术是首选治疗。对于进展期和转移性的支气管肺神经内分泌肿瘤,药物治疗是最重要的手段。长效生长抑素类似物(奥曲肽或兰瑞肽)可作为一线方案用于生长缓慢且生长抑素受体表达阳性的支气管肺类癌患者。靶向药物依维莫司和索凡替尼可用于长效生长抑素类似物治疗后进展的支气管肺类癌/非典型类癌患者。PRRT也可用于生长抑素受体表达阳性的支气管肺类癌/非典型类癌。替莫唑胺联合卡培他滨常用于支气管肺非典型类癌的治疗,而依托泊苷联合顺铂则是肺神经内分泌癌的标准一线化疗方案。对于类癌综合征以及库欣综合征,相应的激素阻断剂如特罗司他乙酯、美替拉酮等也需要使用。具体治疗策略和方案需要全面的评估以及多学科讨论基础上的个体化决策。
陈洁 主任医师 复旦大学附属肿瘤医院 神经内分泌肿瘤中心6869人已读 - 精选 2020版中国胰腺神经内分泌肿瘤诊治指南
供各位患友们参考。
陈洁 主任医师 复旦大学附属肿瘤医院 神经内分泌肿瘤中心1万人已读 - 精选 陈洁教授:晚期神经内分泌肿瘤的治疗规范与个体化
摘要:神经内分泌肿瘤(NET)是一类异质性极强的肿瘤,虽然从发病率上,该病并不属于常见肿瘤,但是,随着近年来患者生存期的延长,临床医生遭遇NET患者的几率亦大大增加。对于晚期NET的治疗,更是讲究在遵
陈洁 主任医师 复旦大学附属肿瘤医院 神经内分泌肿瘤中心2万人已读 - 精选 千奇百怪的胃神经内分泌肿瘤
出教授门诊,经常有患者拿着一份胃镜报告单,如临大敌地来看病,因为报告单上写着“胃神经内分泌肿瘤”的诊断。那麽,胃神经内分泌肿瘤该如何处理?可以说,在消化系统所有部位的神经内分泌肿瘤里面,胃神经内分泌肿瘤是最复杂,最难懂的一类。胃肠胰神经内分泌肿瘤是一类相对罕见,但发病率却在不断上升的肿瘤。其中,发生在胃的神经内分泌肿瘤有着与其他部位不同的特点,称得上是千奇百怪。胃肠胰神经内分泌肿瘤在病理上根据其分化和肿瘤细胞增殖程度的不同,可分为分化好的3级,即G1、G2和G3级神经内分泌瘤(NET)和分化差的神经内分泌癌(NEC);而分化好的胃神经内分泌肿瘤,除了分为G1、G2和G3级外,还要根据其背景疾病及发病机制的不同分为3型,即I型、II型和III型胃神经内分泌瘤。这3型胃神经内分泌肿瘤在发病机制、临床表现、诊断、治疗和预后方面又各具特点。复杂的分型正常胃粘膜里分布着三大类调节胃酸分泌的神经内分泌细胞,包括G细胞、ECL细胞和D细胞。其中G细胞可以分泌胃泌素,作用于ECL细胞,刺激ECL细胞分泌组胺,从而刺激胃酸分泌,同时持续升高的胃泌素也会刺激ECL细胞增生;D细胞则分泌生长抑素,抑制G细胞分泌胃泌素,从而抑制胃酸分泌。I型胃神经内分泌肿瘤是胃神经内分泌肿瘤中最常见的类型,约占70~80%,其发病机制为:各种原因(最常见的原因是自身免疫性)导致的慢性萎缩性胃炎基础上出现胃酸缺乏,反馈性引起胃窦部位的G细胞分泌过多的胃泌素,血中持续升高的胃泌素可促使分布于胃体或胃底的ECL细胞增生,进而瘤变,从而产生I型胃神经内分泌肿瘤。I型胃泌素瘤实质上是慢性萎缩性胃炎特别是自身免疫性萎缩性胃炎的继发性病变。(请参考我的文章:I型胃神经内分泌肿瘤如何发生的?临床特点是什么?)II型胃神经内分泌肿瘤较罕见,其发病也与血中胃泌素水平过高有关,但这种升高的胃泌素是来自于胃泌素瘤,胃泌素瘤是另一类神经内分泌肿瘤,好发于十二指肠和胰腺,这种肿瘤可以不受任何调控地分泌过多的胃泌素,这些异位产生的胃泌素一方面刺激胃酸过多分泌,造成胃壁肥厚,甚至多发溃疡,另一方面也能促使胃ECL细胞增生瘤变,这样基础上产生的胃神经内分泌肿瘤称为II型胃神经内分泌肿瘤,因此II型胃神经内分泌肿瘤实质上是在胃泌素瘤基础上继发的第二神经内分泌肿瘤。胃泌素瘤本身既可以是散发的,也可以是多发性内分泌腺瘤1型(简称MEN-1,一种由MEN-1基因突变引起的常染色体显性遗传性疾病)的一个组成部分。临床上导致II型胃神经内分泌肿瘤的胃泌素瘤绝大多数是MEN-1相关的胃泌素瘤。(请参考我的另一篇科普文章:什么是胃泌素瘤?什么是卓-艾综合征?)III型胃神经内分泌肿瘤与I型和II型的发病机制不同,与高胃泌素血症或其它胃基础疾病无关。临床特点各有千秋I型胃神经内分泌肿瘤往往是胃镜检查偶然发现的,表现为息肉样病变或者粘膜下肿物,直径多小于1厘米,病理分级多为G1 NET,好发于胃体或胃底,常合并自身免疫性萎缩性胃炎(这种胃炎的确诊需要检测血清壁细胞抗体和内因子抗体两个自身抗体)以及自身免疫性甲状腺疾病,并存在胃酸缺乏和高胃泌素血症。II型胃神经内分泌肿瘤胃镜下表现为胃底胃体黏膜的肥厚,水肿,甚至溃疡,以及在此基础上胃底体的多发大量息肉样或者粘膜下病变,病理分级多为G1和G2 NET。这类患者胃酸和胃泌素水平均明显升高。如果临床发现II型胃神经内分泌肿瘤,一定要进一步去寻找导致高胃泌素水平的胃泌素瘤在哪里(十二指肠或者胰腺),以及做垂体、甲状旁腺和肾上腺相关激素和影像检查,了解是否存在MEN-1。III型胃神经内分泌肿瘤与前面两型不同,III型无高胃泌素血症,胃镜下肿瘤常为单发,全胃皆可分布,直径多大于1厘米,呈息肉样、黏膜下肿物或溃疡型病变,病理分级可以为G1、G2、G3 NET。治疗和预后的天差地别I型胃神经内分泌肿瘤根据肿瘤大小、数量以及侵犯深度不同,主要通过胃镜下切除。由于自身免疫性萎缩性胃炎的不可逆,这种肿瘤会反复发生,因此需要长期内镜下随访,发现新病灶即再次切除,我常常用“收割麦子”来比喻这个过程。预后方面,I型胃神经内分泌肿瘤生物学行为非常惰性,转移率在1-3%之间,预后较好。I型胃神经内分泌肿瘤临床上最容易被过度治疗,包括全胃切除或者使用生长抑素类似物等等,这些治疗对于绝大部分病人是不需要的。II型胃神经内分泌肿瘤治疗的关键在于寻找到罪魁祸首胃泌素瘤,并予以手术切除。对于胃神经内分泌瘤本身,可以根据病变范围选择内镜下或者外科手术切除。如果未能寻找到胃泌素瘤或者胃神经内分泌瘤本身已经发生转移,则需要使用质子泵抑制剂和生长抑素类似物控制胃酸过多症状及抑制肿瘤生长。合并MEN-1的患者,则需要兼顾处理垂体、甲状旁腺、肾上腺等其他部位的肿瘤。预后方面,II型胃神经内分泌肿瘤发生转移的概率较I型高,约在10-30%左右。III型胃神经内分泌肿瘤除极少部分小于1厘米/G1级,仅仅侵犯粘膜下层者可采用内镜下切除,其余应该采取积极手术治疗,包括原发肿瘤切除以及淋巴结清扫。预后方面,III型胃神经内分泌肿瘤侵袭性相对前两种高,多侵犯胃壁深肌层,淋巴结转移以及肝转移均常见,因此,预后较前两者差。胃神经内分泌癌分化差,恶性度非常高,发现时多为进展期,患者生存期较短。治疗以手术和化疗为主。下图是我为2020版胃肠胰神经内分泌肿瘤诊治专家共识(广州)所做的胃神经内分泌肿瘤诊断流程图,供大家参考。本文系陈洁医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
陈洁 主任医师 复旦大学附属肿瘤医院 神经内分泌肿瘤中心4.7万人已读 - 精选 关于神经内分泌肿瘤的诊治给患友们的几点建议
在神经内分泌肿瘤诊治的大量临床工作中发现了一些共性问题,我想从一位专业医生的角度给患友们提一些建议,供大家参考。关于病理诊断:神经内分泌肿瘤的病理诊断,有非常高的专业要求。鉴于病理诊断到目前为止,误诊或者诊断不精准的情况都比较普遍存在,因此建议如果患者到专业的神经内分泌肿瘤诊治中心就诊时要尽量带上病理玻片,进行再会诊;此外,由于神经内分泌肿瘤本身是一个在其自然病程或者长时间治疗过程中会不断发生变化的肿瘤,因此临床可能会在必要的情况下建议患者进行多次或者多点活检,对病理进行再评估,这个问题可参考我的科普文章“
陈洁 主任医师 复旦大学附属肿瘤医院 神经内分泌肿瘤中心2.3万人已读 - 学术前沿 胃肠胰神经内分泌肿瘤诊治2020年最新版中国专家共识
供各位患友们参考和学习。
陈洁 主任医师 复旦大学附属肿瘤医院 神经内分泌肿瘤中心8580人已读






